深圳市默赛尔生物医学科技发展有限公司
6 年
手机商铺
- NaN
- 0
- 0
- 1
- 0
推荐产品
公司新闻/正文
肿瘤微环境对实体瘤中NK细胞功能的影响
1162 人阅读发布时间:2024-09-09 10:40
NK细胞在实体肿瘤免疫监视中的作用
NK细胞通过直接与肿瘤细胞相互作用或影响TME中其他天然免疫和适应性免疫群体的功能来控制肿瘤生长。NCR1/NKp46直接参与黑色素瘤和肺癌细胞的杀伤和转移灶的形成,与野生型( WT )小鼠相比,NCR1- / -小鼠产生更多侵袭性的肿瘤;已知TLR3通过NK细胞产生IFN-γ来限制B16F10肺转移;缺失TLR3信号将下调细胞因子刺激后NK细胞的功能,导致免疫反应缺陷,从而无法抑制转移性疾病。NK细胞侵袭原发肿瘤并在转移部位迁移的能力依赖于乙酰肝素酶,NK细胞特异性缺乏肝素酶的小鼠( Hpsefl / flNKp46 - iCre小鼠)在致癌物甲基胆蒽的刺激下,更容易发生淋巴瘤、转移性黑色素瘤、前列腺癌或乳腺癌。以上表明,NK细胞在控制肿瘤生长和介导强大的抗转移作用方面发挥着突出的作用。
NK细胞在控制肿瘤发展和扩散中的作用的进一步证据来源于细胞靶向和消除肿瘤干细胞(CSCs)的能力,CSCs是具有自我更新能力的细胞亚群,参与肿瘤的产生和进化。CSCs低表达MHC-I、CD54和PD-L1,高表达CD44。CSCs对NK细胞介导的杀伤的易感性已在不同的肿瘤模型中被报道。体内研究显示,在原位胰腺癌移植瘤的NSG小鼠中转移的活化NK细胞可优先杀伤CSCs,使肿瘤内CSCs和肿瘤负荷的显著降低;具有CSC特征的黑色素瘤细胞系暴露于IL-2激活的同种异体NK细胞,通过上调DNAM-1配体,增加对NK细胞介导的杀伤敏感性。
NK细胞可靶向和塑造CSC未分化的肿瘤,从而影响分化肿瘤亚群选择。经NK细胞影响后,CSC表面受体下调、失去细胞毒性、失活,仍产生IFN-γ和TNF-α(驱动剩余干细胞分化),这导致CSC表面MHC-I、CD54和PD-L1表达增加,CD44表达减少,细胞表现出增殖率降低、无法侵袭或癌症转移、对化疗和放疗药物的敏感性增加等现象。
研究表明,NK细胞密度较高是乳腺癌预后良好的指标。通过汇总分析,发现包括NK细胞在内的肿瘤内免疫细胞类型的存在与HER2阳性和三阴性乳腺癌患者的更好预后显著相关;与对照组相比,曲妥珠单抗治疗与乳腺癌中肿瘤浸润的NK细胞和颗粒酶B和TiA1表达显著增加有关。
总的来说,NK细胞能够侵袭一些实体肿瘤,并且当其功能被激活时与良好的预后相关。然而实际情况要复杂得多,不同的因素导致NK细胞的抗肿瘤特性减弱,因此需要将NK细胞密度的研究与基质和实质肿瘤细胞及其他免疫细胞群的表型和定位等因素结合起来。NK细胞不能限制肿瘤生长和提高患者生存率可能是由于免疫抑制性TME的存在。TME通过一系列策略使实体肿瘤特别难以被NK细胞杀伤,这些策略包括阻止肿瘤内NK细胞的募集,当它们存在时,会将其限制在组织的基质部分;还有吸引非细胞毒性NK细胞( CD56brightCD16low / neg )。
TME对NK细胞的免疫抑制特性
TME由癌细胞、成纤维细胞、内皮细胞和免疫细胞组成,提供了促进肿瘤进展的条件。越来越多的证据表明,TME产生的可溶性调节剂可以反向调节NK细胞的成熟、增殖和效应功能(图1 )。这些免疫抑制因子既可以直接作用于NK细胞,也可以通过刺激其他免疫细胞,间接产生额外的免疫抑制分子。
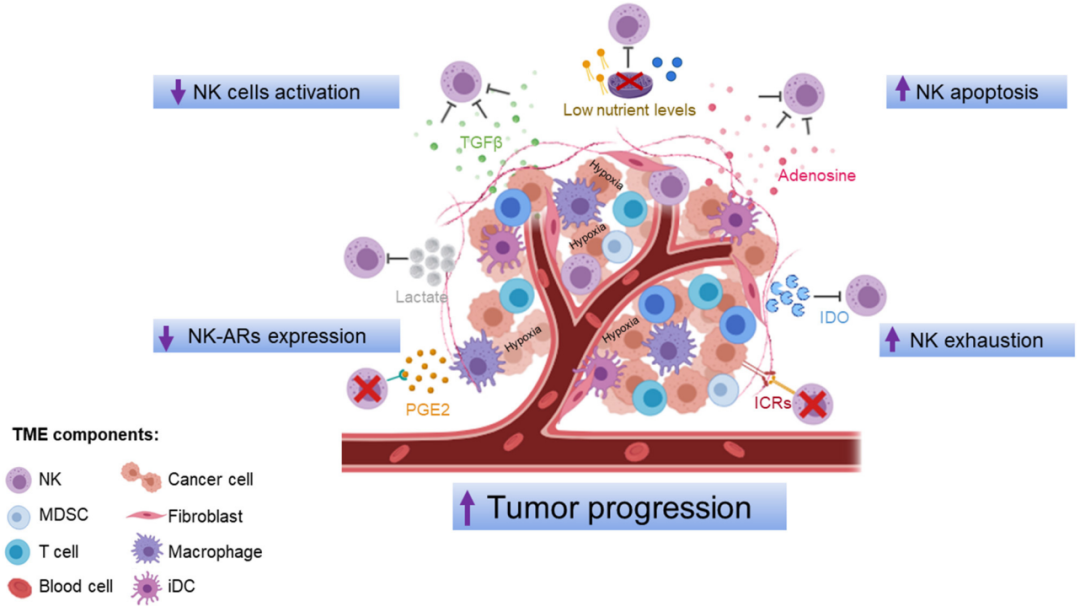
TGF-β是TME中由肿瘤细胞、Tregs、MDSCs和其他基质细胞产生的细胞因子。已知该细胞因子可抑制效应细胞的扩增和功能,又能促进Tregs的增殖。TGF-β通过与NK细胞和其他细胞因子产生细胞-细胞接触,直接或间接地损害NK细胞的功能。作为直接效应,TGF-β通过抑制SMAD3,下调肿瘤患者NKp30和NKG2D及其配体MICA的表达,限制NK细胞的细胞毒性和IFN-γ的产生。在原位肝癌模型中,TGF-β被证明结合在MDSCs的细胞表面,并抑制NK细胞功能。TGF-β还可通过靶向丝氨酸和苏氨酸激酶mTOR来抑制NK细胞的功能,mTOR是小鼠和人类NK细胞中促炎和抗炎细胞因子。TGF-β还可以抑制CD56dim的募集,促进CD56bright的募集。它有助于调节趋化因子库,减少吸引CD56dimNK细胞( CXCL2、CX3CL1、CXCL1、CXCL8)的表达,增加趋化因子( CXCL9、CXCL10、CXCL19、CCL5)的表达,从而驱动CD56brightNK细胞的迁移。基于这些发现,TGF-β可能被认为是增强NK细胞介导的抗肿瘤免疫的一个靶点。目前,抑制TGF-β信号通路的临床前研究,包括基于联合使用免疫检查点抑制剂,如抗PD-L1以及临床试验,代表了一种有前途的抗肿瘤方法,主要基于CD8+ T细胞的分析。在实体肿瘤中使用抗TGF-β可以使NK细胞积累,IFN-γ产生增加,NKG2D恢复。
导致癌症中NK细胞功能失调的另一个重要因素是细胞代谢受损。已知TME中的营养物质非常贫乏,如葡萄糖和谷氨酰胺,对NK细胞非常重要。糖酵解是NK细胞功能的重要代谢过程,通常在活化的NK细胞中增加。最近的一项研究表明,肺肿瘤通过TGF-β参与的机制上调肿瘤浸润NK细胞中糖异生酶果糖双磷酸酶1 ( FBP1 )的表达。这通过抑制糖酵解和NK细胞的活性,导致NK细胞功能障碍。研究表明,FBP1的药理学抑制可逆转NK细胞在肿瘤促进过程中的功能失调表型,但在肿瘤进展过程中却不能。
以Nk细胞为基础的克服实体肿瘤耐药的治疗策略
01
细胞因子、单克隆抗体、免疫检查点抑制剂的使用
治疗性使用细胞因子如IL - 12和IL - 18支持ADCC,或IL - 15和IL - 21触发NK细胞增殖、NK - ARs诱导和细胞因子产生,可有效提高NK细胞对实体瘤的细胞毒性。IL - 15超级激动剂ALT - 803,在临床前和临床研究中均显示出良好的效果,与抗肿瘤药物、免疫检查点抑制剂或疫苗联合使用,在ALT - 803治疗的患者中,循环CD56brightNK细胞水平增加,取得了令人鼓舞的结果。
另一种提高实体瘤对NK细胞杀伤敏感性的方法是使用针对肿瘤抗原的单克隆抗体( mAb )提高ADCC。这种治疗方法即使在具有挑战性的儿童肿瘤中也是非常有前途的,例如神经母细胞瘤,其中MYCN癌基因的扩增在临床上与不良预后有关,以及与NK细胞介导的杀伤降低肿瘤易感性有关。嵌合抗体Ch14.18识别神经母细胞瘤细胞上的主要肿瘤抗原GD2是非常成功的,目前正在与免疫检查点抑制剂或以嵌合抗原受体( CARs )的形式用于CAR - T和CAR - NK细胞的几个临床试验中进行研究。
有的方法是抑制NK细胞抑制信号(如免疫检查点分子介导的信号),从而直接触发免疫效应功能。阻断PD1 / PD-L1信号可通过减少NK细胞的凋亡来增强细胞因子产生和NK细胞脱颗粒。临床前研究表明,CD96阻断联合抗PD1或抗CTLA - 4增强NK细胞浸润和IFN - γ产生,从而减少肿瘤肺转移。通过联合使用不同免疫检查点抑制剂(如抗TIM-3和抗TIGIT),目前正在进行的Ⅰ期和Ⅱ期临床试验。
02
过继转移NK和CAR-NK细胞
体外扩增和活化的NK细胞的过继转移因其特性和相对较短的寿命,在输注的患者中过表达的风险较低。活化和扩增的NK细胞可通过不同的来源获得,包括NK细胞系、原代NK细胞、脐带血( UCB )和诱导多能干细胞( iPSC )来源的NK细胞。由于患者很少能依靠自己的细胞,通常需要供体NK细胞。为了增强NK细胞对实体肿瘤的特异性和活性,基因修饰的NK细胞已被生产和临床应用,并取得了良好的效果。不同来源的NK细胞已被改造为CARs,可识别特定的肿瘤抗原或激活受体的配体。基于NK细胞过继转移联合ALT803、mAbs、抗癌药物、电穿孔等治疗实体肿瘤的I期和II期临床试验正在进行中,这些方法可克服肿瘤免疫逃逸的影响。
总结:
高水平的肿瘤浸润NK细胞与较好的预后相关,但免疫抑制性TME削弱了其功能,促进了肿瘤发展。了解TME阻碍NK细胞功能的机制及其如何被中和,对于开发有效的抗癌治疗方案至关重要。目前基于NK细胞的免疫治疗,通过联合使用细胞因子、单克隆抗体、免疫检查点抑制剂以及NK细胞和CAR-NK细胞的过继转移,在实体瘤治疗中很有前途。而在过继转移患者体内之前,已开发了大量CAR-NK细胞用于肿瘤免疫治疗。
总之,TME对于NK细胞的正常功能十分重要,未来将在该领域进行研究和临床前研究,以充分了解NK细胞生物学,揭示新的抗癌治疗机会。